| 病棟 | 西病棟 14F | 外来 | 外来診療棟A 2F |
|---|---|---|---|
| 外来受付 | Tel:022-717-7778 | 独自webサイト | 東北大学大学院医学系研究科 腎臓内科学分野/東北大学病院 腎臓・高血圧内科、血液浄化療法部 |
| 対象疾患 | 腎疾患/高血圧症 | ||
対象疾患と診療内容
腎疾患
1. 急性腎炎、慢性腎炎、IgA腎症
2. 膜性増殖性糸球体腎炎、HCV関連腎炎(C型肝炎ウイルス関連腎症)
3. 急速進行性腎炎、半月体形成性腎炎、ANCA関連腎炎
4. ネフローゼ症候群、巣状糸球体硬化症、膜性腎症
5. 糖尿病性腎症、腎アミロイドーシス、ループス腎炎
6. リポ蛋白糸球体症、アルポート症候群、菲薄基底膜病
7. 間質性腎炎、薬剤性腎障害
8. 急性腎不全、慢性腎不全
現在、日本全国にはおよそ32万人の透析患者さんがおり、年々増加しています。腎疾患の治療法は少しずつ進歩していますが、医学全般の進歩に従って腎不全が増加している側面があります。
その代表例が糖尿病性腎症です。以前は重症の糖尿病は昏睡や感染症などにより生命の危機にさらされることがしばしばでしたが、現在は糖尿病の治療が進歩し、そのようなことはなくなりました。しかし、食事療法、薬物療法やインスリン治療を理想的な状態で継続させるのはかなり難しいことですし、膵移植や人工膵臓のような根本的な治療は一般的普及には至っていません。このため、10年、20年という長い期間に少しずつ合併症が進行し、最終的に末期腎不全に至る患者さんが出てきます。
同じようなことが他の疾患についても言えます。以前は治癒が望めなかった疾患も治療できるようになってきましたが、結果として腎不全が残って透析を余儀なくされる場合があります。
日本が高齢化社会になったことも関係します。実は、健康人でも加齢に伴って腎機能が低下していくことが知られています。70歳、80歳の人は、仮に腎疾患がなくても腎機能自体は低下しており、感染症などの負荷が加わると容易に腎不全に陥ります。
薬剤の普及も無関係ではありません。消炎鎮痛剤や抗生物質は疼痛性疾患や感染症の治療に寄与していますが、その一方で薬剤性腎障害を増加させる原因になっています。
以上のような事情から腎臓に対する検査・治療の必要性は年々高まっています。個々の患者さんの病態を正確に把握し、適切な対応を行っていくことを心がけています。
高血圧症
1. 本態性高血圧症
2. 2次性高血圧(腎実質性高血圧症、内分泌性高血圧症、腎血管性高血圧症、など)
高血圧症の患者さんは全国で推定4300万人に達しているといわれています。その一方で症状が無く診断や治療がなされていない患者さんや、治療中であっても血圧の低下が必ずしも十分ではない患者さんも少なくありません。
高血圧の約80-90%は原因がはっきりしておらず本態性高血圧症と呼ばれていますが、成因として遺伝体質的な素因に加え、塩分の過剰摂取、肥満、そして、心理社会的ストレスなどが影響するという多因子説が考えられています。また血圧は環境、活動性、睡眠などでも大きく変化します。さらに「白衣性高血圧症」と呼ばれるように、家庭血圧測定では正常で病院やクリニックなどの医療機関で測定すると血圧値が高い場合もありますので、外来血圧のみならず、家庭血圧や24時間血圧なども参考にして降圧治療を行っています。
一方、高血圧症の約10-20%は、腎臓疾患(特に慢性腎臓病)、血圧調節に関わるホルモン(内分泌)の異常、腎動脈の狭窄病変、睡眠時無呼吸症候群などを原因としており、2次性高血圧症と呼ばれています。これらの2次性高血圧症の一部は、その原因を適切に治療することにより高血圧症の治癒が可能であったり、原因に基づいたより適切な治療を選択することも可能となります。これらの疾患に対して、当科では腎臓、内分泌の各専門分野から積極的に診断と治療を行っています。特に、若年発症の高血圧症、十分な降圧が困難な治療抵抗性高血圧症、腎障害や心不全などの臓器障害を伴っている高血圧症の患者さんについて多数のご紹介を頂いており、これまでの診療経験の蓄積を活かして、引き続き、かかりつけの医療機関と連携を図りながら、よりよい高血圧治療を提供して参ります。
診療の特色
腎疾患の診断と治療
1. 腎生検診断
腎疾患の診療にあたっては、腎生検という組織検査が最も有力な診断法になります。当施設では病理部と合同で宮城県全域及び近隣の県で施行された腎生検の相当数について病理組織診断を行っており、総数は年間800~900例に達します。昭和30年代からの腎生検診断件数の総数は1万8千例を超えており、この数は単独施設として国内トップクラスであると同時に世界でも有数と思われます。
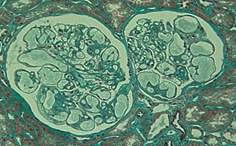
リポ蛋白糸球体症(写真)のような難しい疾患を含めてほとんどすべての腎疾患を経験しており、治療経験も豊富です。診断にあたっては、光顕のみならず、免疫染色・電顕診断を全例に行っており、さらに必要に応じて各種特殊染色を行っています。
リポ蛋白糸球体症は、アポEという脂質代謝関連蛋白の遺伝的異常が原因でネフローゼ症候群を呈したり腎不全に陥る病気です。当施設が世界で初めてこの疾患の存在を報告し、かつ病態も明らかにしてきました。発見当初は良い治療法が見出せませんでしたが、脂質代謝改善薬を組み合わせて使うことによってコントロールが可能になってきています。
2. IgA腎症の治療
蛋白尿・血尿などを特徴とする「糸球体腎炎」の中で最も多いのがIgA腎症です。老廃物の濾過機能を担う「糸球体」という所にIgA(免疫グロブリンA)という特殊な蛋白質が沈着して病気(腎炎)を起こします。
この疾患は、以前は非進行性で腎不全には至らないと考えられていました。患者さんにも自覚症状がないため、健康診断などで尿異常が指摘されても、そのまま放置されていることがしばしばでした。しかし、IgA腎症の自然歴が次第に明らかになるにつれて、かなりの患者さんが少なからず進行性の経過をとることがわかってきました。腎機能が正常だからといって必ずしも安心はできません。経過とともに悪化していく場合がありますので、疾患の重症度や活動性を正確に判定する必要があります。
当科では、腎生検の結果から進行性と考えられた場合は、「ステロイド」という副腎皮質ホルモン剤を投与する治療を行います。活動性が高い症例に対しては、ステロイドパルス療法という大量投与療法や扁桃腺摘出などの治療を組み合わせて行います。
3. ネフローゼ症候群の治療
大量の尿蛋白が出るために全身に浮腫(むくみ)が出る病気です。微小変化型ネフローゼ症候群のようにステロイド治療が良く効くものもありますが、巣状糸球体硬化症や膜性腎症などは治療抵抗性です。当科では、そのような難治性の症例に対して、ステロイドパルス療法や免疫抑制薬の併用、さらにはLDL吸着療法という血液浄化療法を組み合わせて行い、良好な治療成績を得ています。
4. 糖尿病性腎症の治療
透析導入の原因疾患の第一位を占める「やっかい」な疾患です。尿蛋白が陰性、あるいは「微量アルブミン尿」といわれる極めて少ないレベルにとどまっているうちはいいのですが、試験紙法による尿蛋白が持続的に陽性になっていしまうと(これを顕性糖尿病性腎症と言います)、その後はいかに血糖コントロールを厳重に行っても腎機能障害が不可逆的に進行していくとされていますので、その段階に至る前から治療していくことが大事です。
近年はアンジオテンシン変換酵素阻害薬あるいはアンジオテンシンII受容体拮抗薬という優れた薬剤が登場しましたので、それらを使用しながら血圧・血糖を厳重に管理し、さらに蛋白制限・塩分制限などの食事療法を徹底して行うことにより、顕性の糖尿病性腎症の進行をくい止める努力を行っています。
5. 血液浄化療法
血液浄化療法部とタイアップし、末期腎不全に対する血液透析導入や維持透析のみならず、難治性ネフローゼ症候群・ループス腎炎・血栓性血小板減少性紫斑病(TTP)・溶血性尿毒症症候群(HUS)・血球貪食症候群・多臓器不全などの病態に対して、LDL吸着療法・血漿交換療法・持続的血液濾過療法などを積極的治療の一環として行っています。
高血圧症の診断と治療
高血圧症の患者さんは本邦4000万人以上と推定されており、その多くは未だ原因が明らかではない本態性高血圧症と考えられています。一方で、約10-20%の患者さんは、腎臓病(腎血管病変を含む)や内分泌(ホルモン)異常にその原因が認められることがあり、これらを総称して2次性高血圧症と呼んでいます。
高血圧症は適切に治療され得ない場合、全身血管の動脈硬化を進行させ、特に、脳梗塞や脳出血、心不全、腎障害の原因となります。当科では個々の患者さんで異なる高血圧症の原因を様々な検査を活用して診断し、本態性高血圧症の場合は減塩減量禁煙などの生活習慣の改善に加えて、必要な場合は適切な降圧薬による薬物治療を行います。2次性高血圧症と診断される際は、その原因に応じた適切な治療を選択し、特に、高血圧ホルモンの異常による内分泌疾患の際は、その原因を取り除く手術治療により高血圧症の治癒が期待出来ることもあります。当科では禁煙外来も開設しており、患者さんひとりひとりの生活に寄り添った禁煙治療を進めています。また、睡眠時無呼吸症候群は多くの患者さんに認められる高血圧症の一因であり、当院専門科と連携して診断治療を進めています。加えて、東北地方という土地柄から塩分の摂り過ぎが多くの高血圧患者さんに認められます。塩分摂取量は尿検査で簡便に推定することが可能なため、これを活用した減塩指導を当院栄養士とも連携して行っております。高血圧症に伴う合併症を予防し、より適切な、質の高い治療を提供するため、放射線診断科と連携した画像検査(MRI、CT、核医学検査など)による血管病変の検査、生理検査センターと連携した心血管超音波検査などを活用しています。更に、妊娠時の高血圧症は胎児の発育不良や早産を引き起こすとともに、母体や胎児へ危険を及ぼします。妊娠中に高血圧症を認める患者さんは、高血圧に加えて、浮腫や蛋白尿などの腎障害を合併することもあり、より厳重な治療が必要となります。妊娠中に安全に投与出来る降圧薬は限られているため、当科では産婦人科や小児科と連携して、妊娠高血圧症の患者様にもより適切な専門治療を提供しております。
腎血管性高血圧症の診断と治療
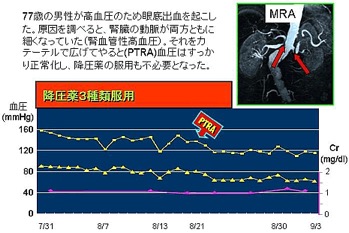
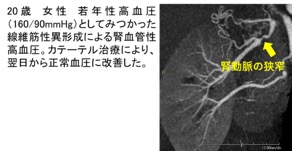
動脈硬化や血管の病気によって腎動脈が狭窄することで狭窄した側の腎臓から昇圧ホルモン(レニン)が産生され高血圧を来たす病気です。治療抵抗性高血圧、急な経過での血圧の上昇、若年性高血圧などをきっかけに見つかることが多いです。治療としてはカテーテルバルーンやステントを用いた経皮経管的腎動脈拡張術(PTRA)を行う場合もあります。当院では過去5年間に約50例以上を放射線診断科と協力してカテーテル治療を行っており国内有数の症例を診療しております。動脈硬化による腎動脈狭窄では、必ずしもカテーテル治療が必要と判断されないケースもありその場合は降圧薬を含めた内服治療を行います。また線維筋性異形成を原因とした腎動脈狭窄は若年性の高血圧の原因であることも多くカテーテル治療で高血圧が完治するケースも少なくありません。当科では症例ごとに最適な治療方法を検討して診療を行っています。また腎動脈瘤や腎動静脈瘻など専門家の少ない腎臓の血管に関連する病気の診断・治療も幅広く行っております。
年間症例数(2023年度)
| 一日平均外来数 | 100~150人 |
|---|---|
| 年間入院患者数 | 354人 |
| 腎生検 | 128例 |
| IgA腎症 | 37例 |
| 原発性ネフローゼ症候群 |
19例 |
| 血液透析導入 | 31例 |
| 腹膜透析導入 |
4例 |
| 経皮経管的腎動脈拡張術 (PTRA)(年間) |
約20例 |
新患、新入院患者数(2024年度)
| 新患数 | 338人 |
|---|---|
| 新入院患者数 | 358人 |
リンク
関連記事
- 2025.06.30
- 広報誌「hesso(へっそ)」50号を発行しました
- 2023.04.01
- 内科再編のお知らせ<腎臓・高血圧内科/糖尿病代謝・内分泌内科>

 TEL
TEL アクセス
アクセス
 交通アクセス
交通アクセス