| 病棟 | 東病棟8F(肝胆膵)・西病棟7F(移植) | 外来 | 外来診療棟B 2F(肝胆膵)・C1F(移植) |
|---|---|---|---|
| 外来受付 | Tel : 022-717-7740(肝胆膵) 022-717-7742(移植) | 独自webサイト | 東北大学病院 総合外科 |
| 対象疾患 | 胆道がん/胆石症・肝内結石症/先天性胆道拡張症、膵・胆管合流異常/膵がん・膵腫瘍/膵炎/肝臓がん・肝腫瘍/肝移植対象疾患(肝細胞がん・肝硬変・肝不全など)/腎不全(腎移植対象疾患)/I型糖尿病(膵・膵島移植対象疾患)/門脈圧亢進症/脾臓疾患 | ||
対象疾患と診療内容
私たちは肝臓・胆道(胆管,胆嚢)・膵臓疾患の外科治療および移植医療を中心として診療しています。
膵がん、胆道がん、肝臓がんはすべて難治がんであり、専門的な知識と技術が必要とされます。一方で、良性疾患である慢性膵炎、肝内結石症、膵・胆道合流異常症なども一般病院では治療が困難な特殊な疾患であります。この領域の専門医が多数いる東北大学には肝・胆道・膵領域のセンター的診療施設として、東日本一円から患者さんが集まっています。日本肝胆膵外科学会の定める高難度手術を年間140-170例行っており、症例数からみても日本有数の施設です。(詳しくはこちらをご覧ください。手術数)
他院で切除不可能と言われた高度進行がんに対する切除や、血管再建を伴う高難度な肝胆膵外科手術も積極的に行っております。近年では肝胆膵外科手術においても内視鏡(腹腔鏡)を用いた低侵襲手術も積極的に導入しております。
臓器移植の分野では、肝移植、膵移植、腎移植を行っています。肝移植はこれまでに200例以上を行い、また膵腎同時移植・膵島移植を15例以上、腎移植は130例以上に施行しています。また、近年は内視鏡(腹腔鏡)を用いて小さな創で手術が可能となるドナー腹腔鏡補助下肝切除手術やドナー腹腔鏡下移植腎採取術も導入し、より安全に低侵襲に手術が施行できるようになっています。さらに、移植の技術を駆使した血管合併切除再建を伴う超高難度肝胆膵外科手術も積極的に行っています。詳しくはこちらのページ(臓器移植医療部のホームページ)をご覧下さい。
胆道がん
胆道がんは以下の3つを総称している疾患です。
- 胆管がん
- 胆嚢がん
- 十二指腸乳頭部がん
東北地方、特に宮城県は全国でも有数の胆嚢がん・胆管がんの多い県といわれています。
胆道がんの治療には以下の治療法があります。
1. 手術 2. 抗がん剤 3. 放射線治療 4. 胆道ステント 5. 集学的治療(1〜4)
しかし、今のところ切除に勝る効果はあまりなく、手術で切除する治療が最も効果的です。
胆道がんは、肝門部胆管がん、胆嚢がん、中部胆管がん、膵内胆管がんに分けられます。これらのがんは肝臓、膵臓、十二指腸に近接して存在するため、これらの臓器を一緒に切り取る手術が必要となることが多く、難しい手術の一つですが、最近の外科の発達によりこのような手術を安全に行えるようになってきました。私たちも全国で有数の手術経験を持つ施設として、多くの学会に発表しています。
とくに肝臓の入り口にできる肝門部胆管がんは、治療が最も難しいがんの一つですが、切除する肝臓を小さくし残す肝臓を大きくするために、手術前に門脈塞栓術を行うことで、安全に肝臓を切り取る手術が出来るようになりました。肝門部胆管がんは日本有数の多くの症例を扱っており、その治療成績も最近では5年生存率が約40%にまで向上しました。
また、切除することが出来ないがんに対して、無理に切除せず、抗がん剤、放射線等を組み合わせた“からだにやさしい”集学的治療を実施しております。近年、胆道癌に対する薬物治療の発展は著しく、多剤併用の抗がん剤治療や免疫治療が保険収載され、それらの治療と手術治療を組み合わせた集学的治療による予後改善効果を数多く報告しております。今後も病態に応じた最適な治療法をご提案することで、胆管癌の予後改善に取り組んでいきます。
先天性胆道拡張症、膵・胆管合流異常
先天性胆道拡張症は、肝臓から十二指腸に胆汁が流れる通り道である「胆管」が拡張する病気です。ほぼ全ての症例で、胆管の十二指腸への開口部に異常が認められ(膵・胆管合流異常)、本症と深く関係していると考えられています。腹痛などを契機に発見されることがありますが、症状を伴わないケースも少なくありません。膵・胆管合流異常では、膵管と胆管との異常な結合がみられる結果、本来は混じることのない膵液と胆汁とが胆管内で混じり、胆管炎などの原因となります。また長い経過を経て、胆管癌、胆嚢癌を高頻度に発症することが知られ、胆管と胆嚢を切除する手術が必要です。
従来は、お腹を大きく開ける手術が行われてきましたが、最近では、腹腔鏡というカメラを使った傷の小さい手術で治療ができるようになり、当科でも積極的に行っています。
胆石症・肝内結石症
肝臓でつくられた胆汁が十二指腸に出るまでの通り道を胆道といい、肝臓から十二指腸へと流れる胆管と肝臓の下で胆汁を蓄える胆嚢に分けられます。
胆道の良性の病気の代表が胆石症です。東北大学では、創設時より胆石症の原因解明や治療法を研究してきました。この伝統が私たちのグループに引き継がれています。
胆石症は現在では多くの場合、腹腔鏡というカメラを用いて手術が行われるようになり、傷の大きさはほとんど目立たず、手術後早期に退院可能となりました。
膵がん・膵腫瘍
膵臓がんは難治がんとして知られており、東北大学では膵がん治療に全力を傾けています。私たちは外科医として外科手術の重要性を認識しておりますが、同時に膵臓がんに対しては手術のみでは治すことは難しいことも良く認識しており、全国でもいち早く「手術前に一定期間の抗がん剤治療や放射線治療を行う術前治療」を導入してまいりました。膵臓がんに対して術前治療が有効かどうかを検証するために、我々が主導して全国多施設共同研究を行いました。その結果、切除可能膵がんに対して術前治療を行ってから手術をした方が治療成績がよいということが明らかになりました。
一定期間の術前治療の後に合併症の少ない「手術」を行い、さらに術後早期に「再発予防のための抗がん剤治療(補助化学療法)」を行うことで、膵臓がんの予後は少しずつではありますが改善しております。また、手術の前には審査腹腔鏡を行い、CT, MRI, PETなど様々な画像検査では診断できない微小な遠隔転移がないことを確認してから手術を行うこととし、手術適応や治療法についてはグループ内で検討を行っております。
また、他の病院で手術は出来ないと言われた超進行膵臓がんに対しても、化学療法、放射線治療などを行いながら、切除できた症例も数多く経験しております。進行膵臓がんと診断された場合、手術は難しいと言われた場合でも、化学療法や放射線治療の効果が良好で切除(コンバージョン切除)出来るようになる場合もございます。当科ではそのコンバージョン切除も積極的に取り組んでおります。
近年、がんに対する治療の考え方も大きく変化しています。 拡大手術や副作用の強い治療は患者さんの生活レベル(QOL: quality of life)を低下させ、また、その治療に見合っただけの予後の改善が得られないことが判明してきました。 現在では、患者さんの生活レベルを維持することにも大きな配慮をはかって手術術式や補助療法を選択しています(QOLの重視)。近年では膵臓の手術についても腹腔鏡を用いた手術や特にロボット支援下の膵切除に力を入れております。当科でのロボット支援下の膵切除数は東北地方随一の件数を誇ります。ロボット手術でも腫瘍を完全にかつ安全に切除することを最優先に行い、さらに、傷が小さく術後の創部痛も軽減されるため、患者さんの負担軽減にもなります。(適応については診療科内で厳しく定めておりますので担当医にご確認下さい)
膵臓がん以外にも、膵臓の腫瘍(膵管内乳頭粘液性腫瘍(IPMN)、粘液性嚢胞腫瘍(MCN)、充実性偽乳頭状腫瘍(SPN)、神経内分泌腫瘍(NEN, NET, NEC)など)に対する手術も低侵襲手術を含め行っております。
基礎研究や臨床研究にも力を入れており、これまでにも放射線の作用を増強させる放射線増感剤や樹状細胞を用いた免疫療法にいち早く取り組んできました(最新治療の導入)。 この結果、従来では見られないような膵がん病巣のコントロールや肝転移巣に対する治療効果が得られました。切除した膵がん標本を患者さんから許可を得ていただき、新しい治療法を開発するための研究に使用させていただいています。 膵がん発生と進展に関わる遺伝子異常の研究では世界的にも大きな成果を上げ、膵がんの遺伝子診断も可能となりつつあります。また、少量の血液から膵臓がんを早期発見することを目指し研究も行っております。
難治がんである膵がんこそ大学の情熱と英知を結集して取り組むべき疾患と考えています。 詳細なデータにつきましては、担当医もしくは当科独自のホームページにございますので、是非ご参考ください。
膵炎
膵炎は、急激な発熱や腹痛で発症する急性膵炎と、持続的な疼痛や糖尿病などを症状とする慢性膵炎に大きく分けられます。
急性膵炎
急性膵炎は重症化すると肺、腎、肝などの臓器を傷害し、DICを合併するなど生命を脅かす重篤な疾患となります。 現在、この膵炎の重症化の機序について、厚生省の「難治性膵疾患調査研究班」を中心に研究が進められております。 当科ではすでに1980年代後半より膵の動脈に抗膵酵素剤を選択的に投与するいわゆる「膵動注療法」を開発して成果をあげるなど、致死率の高い重症膵炎の患者さんを救うべく努力してきました。
最近では東北大学大学院医学系研究科内科病態学分野(消化器内科)と連携して、共同で重症膵炎の患者管理に当たっています。
慢性膵炎
慢性膵炎は炎症過程の反復により膵組織が退行性変化を起こし、膵内分泌機能の荒廃を来す慢性炎症性疾患で、持続する腹痛や、消化吸収障害による下痢、脂肪便、あるいは糖尿病の合併など多彩な臨床症状がみられます。 これらの症状に対して、まずは内科的治療が試みられますが、仮性嚢胞や胆管狭窄、内科的にコントロールできない疼痛などがみられる場合は外科治療の適応となります。 当科では膵管ドレナージ術と膵切除術の長所を併せ持つ「膵頭部芯抜きを伴う膵管空腸側々吻合術」(いわゆるFrey手術)を積極的に取り入れ、慢性膵炎患者さんの術後のQOLの向上に努めています。
肝臓がん(肝細胞がん・肝内胆管がん・転移性肝がん)、肝腫瘍
肝臓は、消化器のなかで、最大の臓器であり、「肝腎かなめ」といわれるように生命の維持のためになくてはならない臓器です。 現在、マスコミでは肝臓移植が注目されていますが、実際はほとんどの患者さんは、移植ではなく肝臓を切り取る治療を受けており、このような治療法の研究も大変重要です。肝臓がんには、慢性肝炎や肝硬変を基盤にして発生する肝細胞がんや、大腸がんや胃がんなどの他の臓器から転移した転移性肝がん、胆管細胞から発生する胆管細胞がんなどがあります。
これらの肝臓がんに対して、私たちは、肝臓を外科手術により切り取る治療(肝切除術)を中心に治療を行っています。 肝臓は再生能力が強く、正常の肝臓であれば約4分の3を切除してもほぼ元の大きさに戻ります。しかし、肝臓の機能が低下している場合や、手術を希望されない患者さんに対して、カテーテルという細い管を用いた治療法や、細い針でエタノールを注入する治療法や、マイクロ波・ラジオ波などによる熱でがんを治療する最新の機器も導入し、これらの侵襲度の低い方法も積極的に取り入れています。
2010年からは保険収載された腹腔鏡手術は現在肝切除の75%程度に行われており、また2022年はロボット手術を導入し、術後疼痛の大幅な軽減など良好な成績を示しております。年々増加傾向であり、現在、部分切除、区域切除、葉切除までを適応としております。その他にも適応基準があるため、外来の精査にて可能かどうか決定します。
肝移植についてはさらに以下を参照ください。
肝移植対象疾患(肝硬変・肝不全・肝細胞がんなど)
非代償性肝硬変や肝不全とは、肝臓の重要な機能が損なわれ、内科的な治療を行っても回復の見込みがない状態です。このような状態の方、もしくはこのような状態に肝細胞がんの合併した方は、耐術能さえ許せば原則全て肝移植の適応になります。肝移植には健康な近親者から肝臓の一部(1/5~2/3)を提供していただいて移植する生体移植と、脳死と判定されたドナー(臓器提供の意思をお持ちの方)から提供された肝臓を移植する脳死移植があります。
胆道閉鎖症、原発性胆汁性肝硬変、原発性硬化性胆管炎、アラジール症候群、バッドキアリー症候群、先天性代謝疾患(家族性アミロイドポリニューロパチーを含む)、多発性肝嚢胞、カロリ病、肝硬変(非代償性)及び劇症肝硬変(ウイルス性、自己免疫性、薬剤性、成因不明を含む)、肝細胞がん(遠隔転移と血管浸襲を認めないもので、肝内に径5cm以下1個、又は径3cm以下3個が存在する場合に、生体肝移植の保険適応があります。脳死肝移植についても、同様の適応疾患について、臓器移植ネットワークに脳死臓器提供者からの肝臓移植の登録をすることにより、脳死肝移植認定施設である当院にて肝移植を受ける可能性があります。
当院は1991年7月に東日本初の生体肝移植を施行して以来、これまでに約250例の肝移植を行い、脳死肝移植も25例行っています。1997年からは成人の症例も手がけるようになり、最近では成人例が増えております。治療成績などの肝移植の詳細については、こちらのページ(臓器移植医療部のホームページ)をご覧下さい。
腎不全(腎移植対象疾患)
糸球体腎炎、糖尿病性腎症等すべての慢性腎不全で血液透析等の血液浄化療法の適応に当たる症例に対し、腎移植の適応があります。腎移植には、健康な近親者から片方の腎臓の提供を受ける場合、脳死・心停止後の臓器提供者から腎臓を提供される場合があります。脳死・心停止後の腎臓の提供を受ける為には、日本臓器移植ネットワークに登録する必要がありますので、ご相談ください。詳細については、こちらのページ(臓器移植医療部のホームページ)をご覧下さい。
I型糖尿病(膵・膵島移植対象疾患)
I型糖尿病に対し、健康な膵臓を移植する事により体に必要なインスリンを回復させ、様々な糖尿病合併症の改善・進行阻止が見込まれます。当院は脳死膵移植施設であり、糖尿病性腎不全の方には膵・腎同時移植も行っております。詳細については、こちらのページ(臓器移植医療部のホームページ)をご覧下さい。
門脈圧亢進症
肝硬変、原発性門脈圧亢進症等により、門脈圧亢進から食道・胃静脈瘤、脾機能亢進(白血球減少、血小板減少)を来たし、内科的治療が困難になった症例に対し、外科的治療を行っております。
脾臓疾患
脾臓は左上腹部にある重さ100g-150程の臓器で、古くなった血液を破壊除去する役割や血小板の貯蔵庫としての役割があるほか、免疫機能とも深い関わりがあると考えられています。
血液にかかわる病気として、赤血球が減少して貧血症状が出現する遺伝性球状赤血球症や、血小板が減少して出血傾向がみられる特発性血小板減少性紫斑病(ITP)などがあります。また、比較的稀ですが、悪性リンパ腫をはじめとした悪性腫瘍が発生することもあります。
通常はこれらの疾患は血液免疫内科で内科的治療が行われるのですが、内科治療で効果が得られない場合には脾臓を摘出することがあります。
脾臓の摘出手術を行う場合には、腹腔鏡下脾臓摘出術を基本としており、開腹術と比べ、術後の疼痛が少なく回復が早いというメリットがあります。ただし、脾臓が極めて大きい場合(巨脾)には安全性の観点から開腹術が選択されることもあります。
診療の特色
膵がん・胆道がん・肝臓がんはすべて難治がんであり、その治療には手術治療のみではなくそれ以外の放射線治療や抗がん剤治療、インターベンション治療を組み合わせて治療を行う必要があり、これらの疾患を専門とする専門医が何人も集まって治療する必要があります。私たちの科では、外科学会指導医・専門医、消化器外科指導医・専門医、肝臓専門医、消化器病専門医が多数おり、これらの専門医が治療の中心となります。
肝切除術や膵頭十二指腸切除術などの難しい手術も多数の経験があり、その成績も日本で有数の施設です。セカンドオピニオンを求める患者さんからのご相談も積極的に受けています。
手術の現在・過去
肝胆膵疾患は診断が困難な疾患の一つです。東北大学病院では2003年の10月から一度に16スライスもの画像処理が可能な新型のCT装置をアジアで初めて導入し、診断に応用しています。私たちの科と放射線科との協同のカンファランスを週一回行い、画像診断をより正確なものにする努力をしています。
また、切除することができない膵がんや肝臓がん、胆道がんに対する研究を行っております。遺伝子治療や抗体を利用したミサイル療法、免疫細胞を賦活化する免疫療法などにも取り組んでおり、多くの成果を挙げています。また肝臓の生理機能を明らかにする研究をとおして、肝臓の機能をより理解し、肝臓の手術に応用しています。
以下は平常時における予定を示したものであり、緊急時は必ずしもこの限りではありません。 また都合により、予告無く臨時的に変更する事があります。あらかじめご了承ください。
詳しい日程につきましては、その都度、診療科の方までお問い合せください。
詳細なデータにつきましては、当科独自のホームページにございますので、是非ご参考ください。
総合外科 独自webサイト
年間症例数
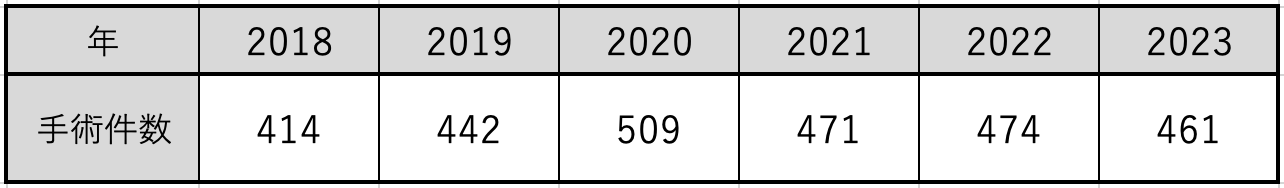
全身麻酔手術数推移(過去6年)
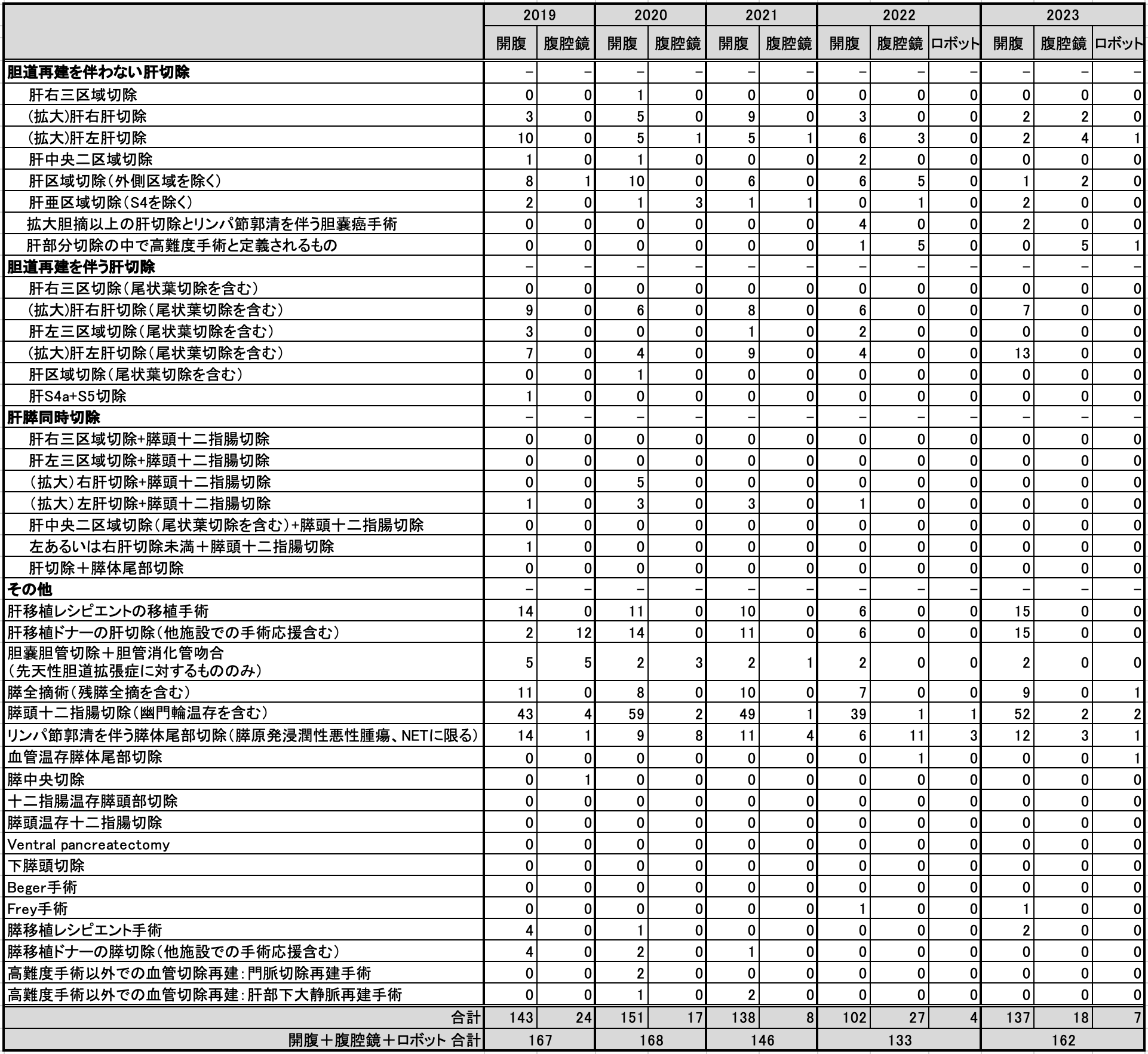
高難度術式数推移
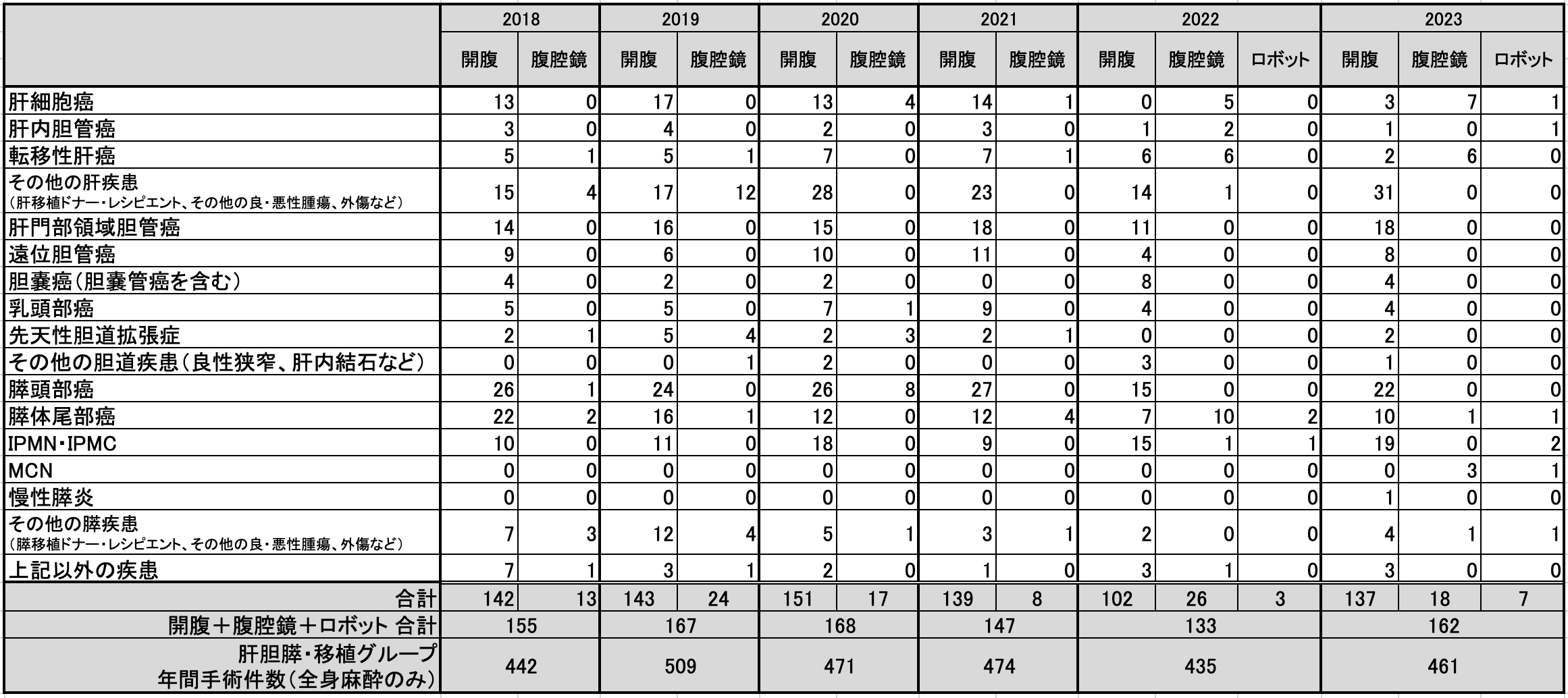
高難度手術における疾患数推移
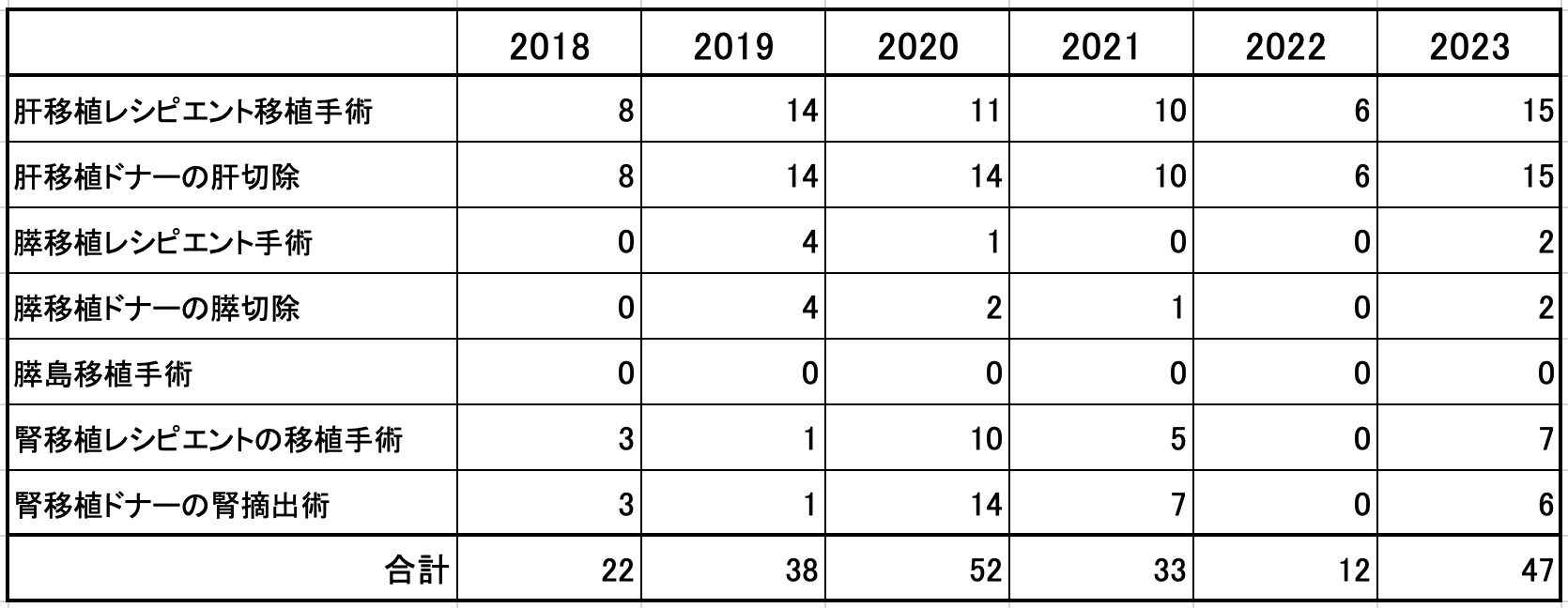
移植関連手術数推移(過去6年)
新患、新入院患者数(2024年度)
肝胆膵・移植、下部消化管、上部消化管・血管、乳腺・内分泌グループ合算数
| 新患数 | 1,145人 |
|---|---|
| 新入院患者数 | 3,496人 |
リンク
関連記事
- 2025.02.28
- 広報誌「hesso(へっそ)」48号を発行しました
- 2024.12.06
- 第35回 患者さんとご家族のための胆・膵がん教室開催のお知らせ(1/17開催)
- 2024.10.18
- 令和6年度 第3回院内がん登録実務者養成コース開催のお知らせ(11/8開催)
- 2024.06.28
- 第32回 患者さんとご家族のための胆・膵がん教室開催のお知らせ(7/12開催)
- 2024.04.19
- 令和6年度第2回東北大学病院がんセミナー開催のお知らせ(5/16開催)
- 2024.02.22
- 第30回 患者さんとご家族のための胆・膵がん教室開催のお知らせ(3/8開催)

 TEL
TEL アクセス
アクセス
 交通アクセス
交通アクセス