栄養評価
必要栄養量算定や栄養療法のプランニングを行うために、栄養評価を行います。
1. 身体計測
身長・体重に加えて、上腕部の腕の太さを測定し、体脂肪量と筋肉量の指標として用いることがあります。腕回りで栄養状態の確認ができます。
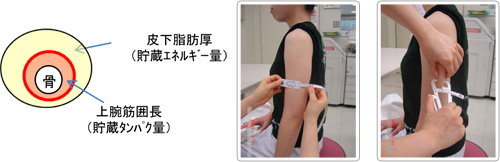
| AC(Arm circumference:上腕周囲長) エネルギー摂取量を反映し、体脂肪量と筋肉量の指標となる |
 |
| TSF(Triceps Skinfold:上腕三頭筋部皮下脂肪厚) 体脂肪(貯蔵脂肪量)の評価に用いる |
|
| AMC(Arm muscle circumference:上腕筋囲長) 骨格筋量および内臓たんぱく質指標ともよく相関する |
|
| ※ TSF・AMCについては標準値(JARD2001)と比較して評価する |
2. 体成成分分析装置(InBody®)
計測
体重のほか、骨格筋量・皮下脂肪厚、体脂肪量体脂肪率などが確認でき、こうした情報を基に栄養評価を行います。
また、栄養状態をモニタリングする際の良い指標となります。

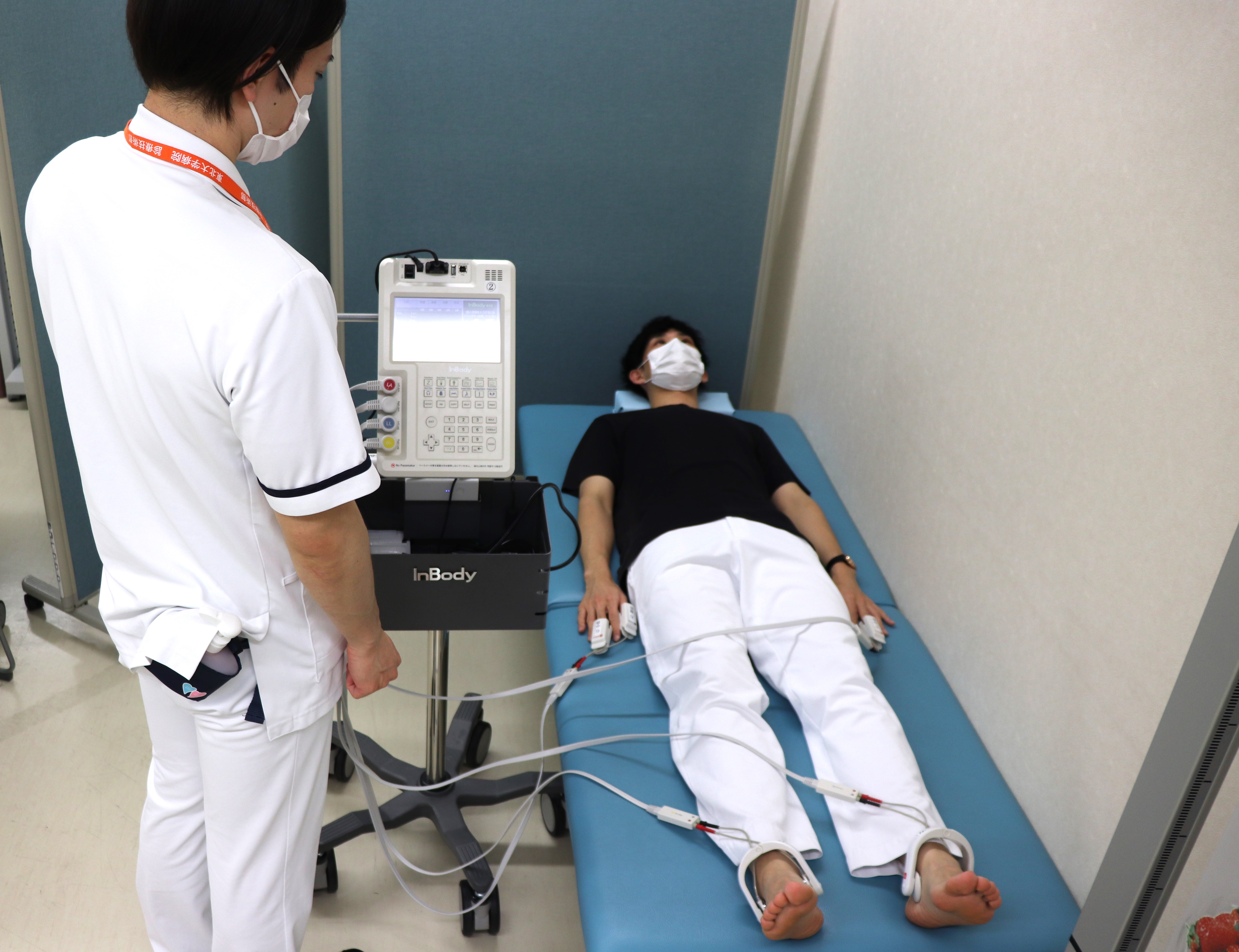
InBody®計測
必要栄養量のご提案
栄養評価の結果をもとに、患者さん一人ひとりの身長・体重はもちろんのこと、病態や治療状況・術式なども考慮して必要栄養量を検討し、ご提案しています。
栄養療法のプランニングの
ご提案
必要量が決定したら、栄養療法のプランニングをします。
詳細は患者食管理の項目をご覧ください。
1. 病態別の適切な食事(食形態)の
ご提案
たとえば・・・
胃を切除した方の例
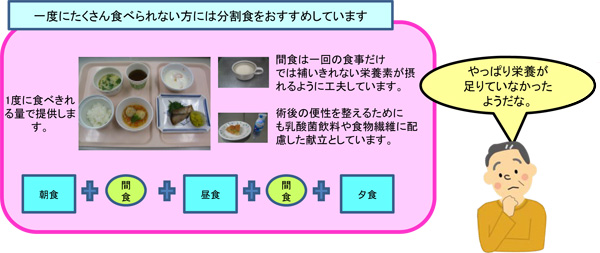
体重が気になる方の例

2. 経腸栄養剤・栄養補助食品の
ご提案
食事が摂れない方の中には胃瘻や腸瘻など、チューブを使用して栄養剤を投与する方もいらっしゃいます。 管理栄養士は様々な経腸栄養剤の中から、患者さんに合ったものを選択し、ご提案しています。必要に応じて内容の見直しや投与プランも確認します。
3. 輸液内容のご提案
食事摂取量を把握した上で、不足する栄養に対する輸液での補充をご提案します。
4. 水分摂取量の評価とご提案
栄養管理を行う上で、水分はとても大事な項目です。
どのくらい必要なのか検討するだけではなく、どのくらい摂っているのか、またどのくらい体の外へ出ていくのかも評価しています。

食事(栄養)摂取量の確認と
再評価
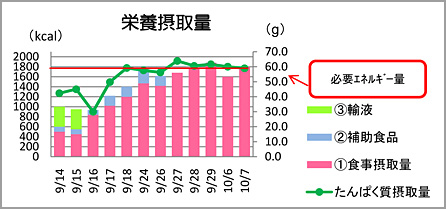
栄養療法のプランニングを行った後は、作成プランが適正であったかどうか確認や再検討を行います。栄養評価を何度も繰り返し、栄養状態改善へのお手伝いをします。

アレルギー等の確認
アレルギーをお持ちの患者さんには問診に伺い、安全で安心な食事を提供しています。
システムでの管理を徹底しています。
患者さんへの食事内容の説明
入院中の患者さんの多くは治療食を召し上がっています。
なぜ食事療法が必要なのか、説明をしています。
栄養指導・相談のご提案
入院中はもちろん、退院や転院後の食事についてなど、栄養指導が必要だと思われた場合には、主治医の先生にその旨をご提案しています。
※栄養指導・相談は主治医の先生からの依頼が必要となります
詳細は栄養指導の項目をご覧ください。

退院後の介入ご提案
退院後、転院される患者さんについては、転院先へ栄養介入経過等を申し送っています。自宅へ退院となる患者さんには、外来栄養指導や地域医療連携センターを通して継続的に、経過を見ていくことができます。
詳細は栄養指導の項目をご覧ください。


 TEL
TEL アクセス
アクセス
 交通アクセス
交通アクセス