
研究
「脳からの信号が膵臓でインスリンを増やす仕組み」を解明 – 神経が出す物質によってインスリン産生細胞を増やすことに成功‐
【研究のポイント】
- 肥満になると糖尿病になりやすいのはインスリンの効果が悪くなるからである。しかし、一方で健常者では、インスリンを出す膵臓β細胞の数を増やすことで、糖尿病になることを防いでいる。
- 本研究では、この「糖尿病になることを防ぐ」システムとして、脳からの信号がβ細胞の数を増やすという仕組みを解明した。
- さらに、複数の神経由来物質を組み合わせて作用させることで、β細胞を増やすことに成功した。
- 本研究は、β細胞の数を増やすことによりインスリンの量を増加させる新たな糖尿病の根本治療法の開発につながると期待される。
【研究概要】
東北大学大学院医学系研究科糖尿病代謝内科学分野および東北大学病院糖尿病代謝科の今井 淳太(いまい じゅんた)講師、山本 淳平(やまもと じゅんぺい)医師、井泉 知仁(いずみ ともひと)助教、片桐秀樹(かたぎり ひでき)教授らのグループは、脳からの神経信号がインスリンを作る膵臓の細胞(β細胞)を増やす仕組みを明らかにしました。
肥満と糖尿病の発症とは密接な関係がありますが、少々の肥満でも糖尿病にならないのは、インスリンを作る膵臓のβ細胞の数を増やしてインスリンを多く出せるようになるからです。この膵臓β細胞の数が増える仕組みに、肝臓→脳→膵臓を経由した神経システムが重要であることが、これまで同研究グループによって発見されています。本研究では、神経から分泌されβ細胞を増やす作用を持つ複数の物質を新たに同定し、神経からの信号がβ細胞数を増やす仕組みが分子レベルで解明されました。本研究によって、血糖値を正常に保つメカニズムが解明されたとともに、今回発見された仕組みを制御することで、β細胞を増やす新たな糖尿病根本治療法の開発につながるものと大いに期待されます。
本研究成果は、2017年12月5日午前10時(現地時間、日本時間12月5日午後7時)にNature Communications誌(電子版 IF:12.124)に掲載されました。本研究は、文部科学省科学研究費補助金および日本医療研究開発機構(AMED)の支援を受けて行われました。
【研究内容】
肥満になるとインスリンが効きにくい状態(インスリン抵抗性)になるため、糖尿病になりやすことはよく知られています。しかし、少々の肥満では必ずしも糖尿病を発症するわけではありません。これは、インスリンを産生する膵臓のβ細胞が自ら数を増やし、インスリンを多く出すことで糖尿病の発症を抑えるからです。しかし、このβ細胞の増加がどうして起こるのかよくわかっていませんでした。
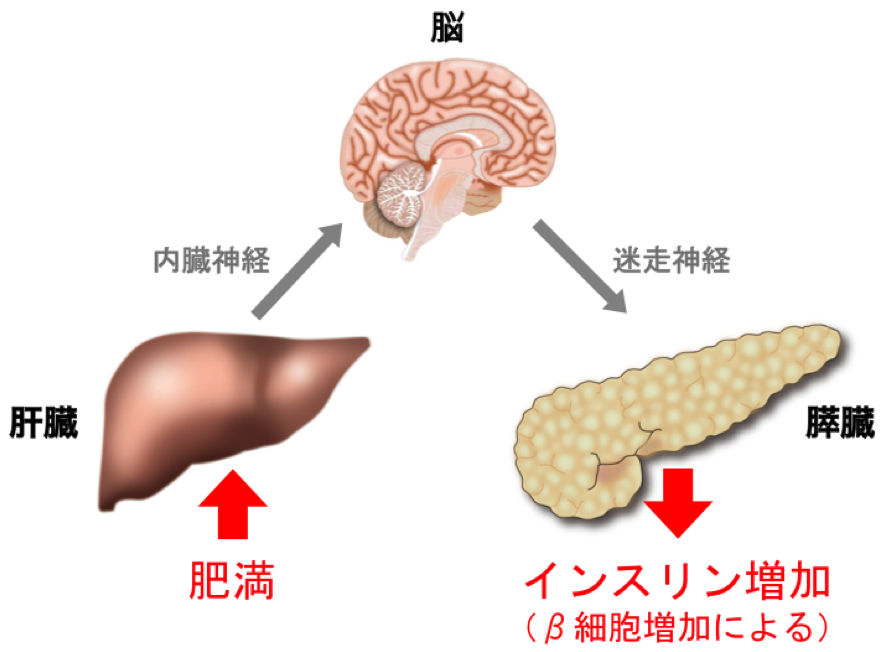
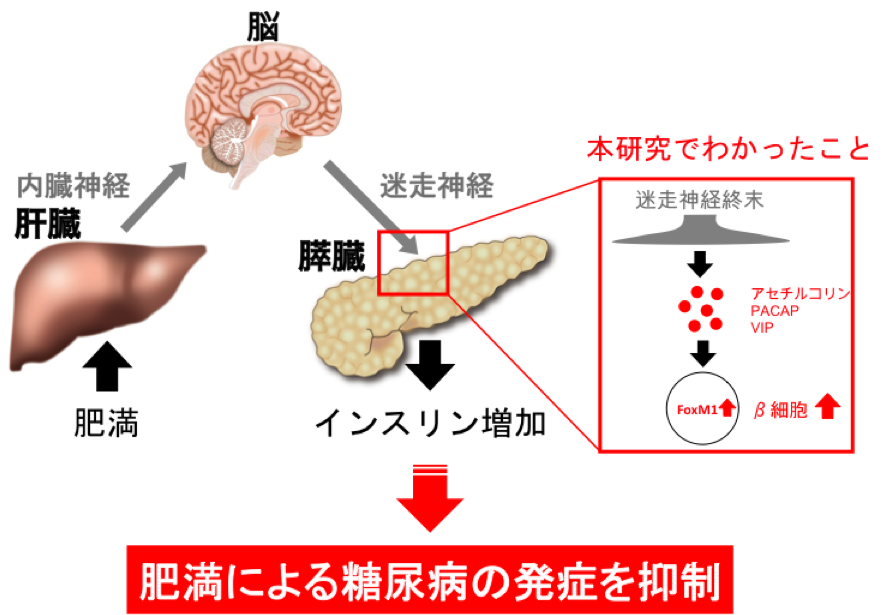
これまでに同研究グループは、肥満時のβ細胞の増加が起こるためには、肝臓が肥満の初期状態を感知し、肝→内臓神経→脳→迷走神経→膵という神経信号伝達システムを使って膵臓に信号を送ることが必要であることを見出しました(図1;Science 322:1250-1254, 2008)。今回、同研究グループは、迷走神経が分泌するβ細胞を増加させる物質を複数同定し、これらの物質がβ細胞内のシグナル伝達経路(FoxM1経路)を活性化させて、β細胞を増やしていることを解明しました(図2)。
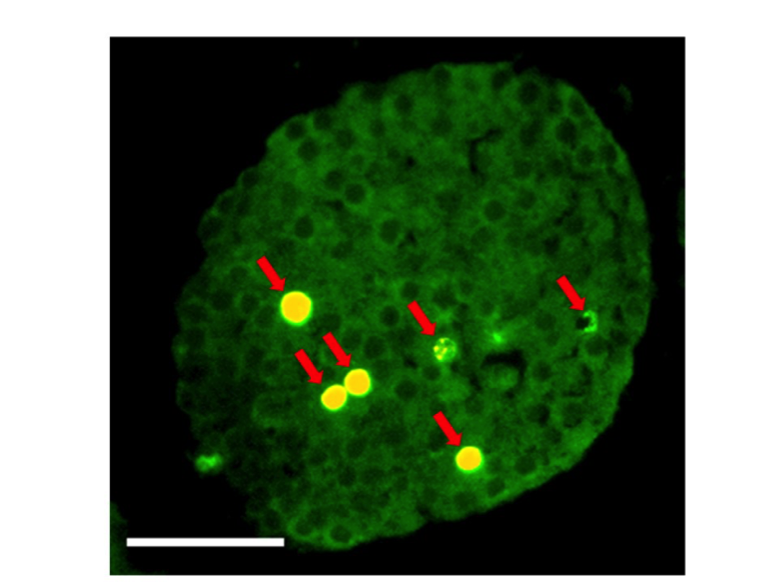
さらに、今回解明された分子機序は、食事が過量となった際、体重が増え始める前にβ細胞を増やし、血糖値の上昇を予防していることが明らかとなりました(図2)。また、本研究で同定した、アセチルコリン、pituitary adenylate cyclase-activating polypeptide (PACAP)、vasoactive intestinal polypeptide(VIP)注*といった神経由来物質を試験管内でβ細胞に直接作用させたところ、β細胞の数が増えることを明らかにしました(図3)。
今回の発見によって、血糖値を正常に保つシステムが詳細に明らかとなりました。このシステムが破綻した場合に糖尿病が発症する可能性もあり、糖尿病の病態の理解につながる成果と考えられます。また、多くの糖尿病は、特に日本人においてβ細胞の減少を原因として発症します。しかし、現在の医療ではβ細胞を増やす治療法は実現できていません。今回の結果によってβ細胞の増加を制御する神経信号伝達システムが解明されたことで、本来あるべき膵臓という場所で膵β細胞を増やす、という新規の糖尿病根本治療法の開発につながることが大いに期待されます。
【用語説明】
注* アセチルコリン、PACAP、VIP:神経から分泌され、神経細胞同士の情報伝達に利用される物質を神経伝達物質という。アセチルコリン、PACAP、VIPは脳のいくつかの部位で神経伝達物質として作用し、迷走神経からも分泌されることが知られている。
【論文題目】
Neuronal signals regulate obesity induced β-cell proliferation by FoxM1 dependent mechanism
Junpei Yamamoto, Junta Imai, Tomohito Izumi, Hironori Takahashi,
Yohei Kawana, Kei Takahashi, Shinjiro Kodama, Keizo Kaneko,
Junhong Gao, Kenji Uno, Shojiro Sawada, Tomoichiro Asano,
Vladimir V. Kalinichenko, Etsuo A. Susaki, Makoto Kanzaki,
Hiroki R. Ueda, Yasushi Ishigaki, Tetsuya Yamada and Hideki Katagiri
「迷走神経シグナルはFoxM1依存性に肥満時の膵β細胞増殖を制御する」
山本 淳平、今井 淳太、井泉 知仁、高橋 啓範、川名 洋平、高橋 圭、児玉 愼二郎、金子 慶三、高 俊弘、宇野 健司、澤田 正二郎、浅野 知一郎、ブラジミール・カリニチェンコ、洲崎 悦生、神崎 展、上田 泰己、石垣 泰、山田 哲也、片桐 秀樹
掲載誌
Nature Communications
【研究グループ】
東北大学病院糖尿病代謝科 講師 今井 淳太(いまい じゅんた)
東北大学病院糖尿病代謝科 医員 山本 淳平(やまもと じゅんぺい)
東北大学病院糖尿病代謝科 助教 井泉 知仁(いずみ ともひと)
東北大学大学院医学系研究科 糖尿病代謝内科学分野 教授 片桐 秀樹(かたぎり ひでき)
【共同研究者】
広島大学大学院医歯薬学総合研究科 教授 浅野 知一郎(あさの ともいちろう)
Cincinnati Children’s Hospital Center 教授 Vladimir V. Kalinichenko
東京大学大学院医学系研究科 教授 上田 泰己(うえだ ひろき)
東京大学大学院医学系研究科 講師 洲崎 悦生(すさき えつお)
東北大学大学院医工学研究科 病態ナノシステム医工学分野 教授 神崎 展(かんざき まこと)
岩手医科大学医学部 教授 石垣 泰(いしがき やすし)
【お問い合わせ先】
(研究に関すること)
東北大学大学院医学系研究科糖尿病代謝内科学分野
東北大学病院糖尿病代謝科
講師 今井 淳太(いまい じゅんた)
電話番号:022-717-7611
Eメール:imai*med.tohoku.ac.jp(*を@に変えてください)
(報道に関すること)
東北大学大学院医学系研究科・医学部 広報室
講師 稲田 仁(いなだ ひとし)
電話番号:022-717-7891
FAX番号:022-717-8187
Eメール:pr-office*med.tohoku.ac.jp(*を@に変えてください)
関連資料

 TEL
TEL アクセス
アクセス
 交通アクセス
交通アクセス