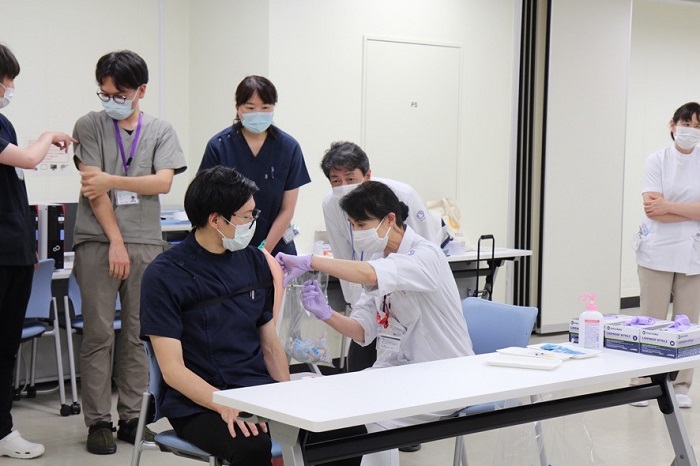
※m3.com地域版『東北大学病院/医学部の現在』(2021年7月30日 (金)配信)より転載
東北大学病院は、第一種感染症指定医療機関であることに加え、地域医療を支えてきた実績、さらには東日本大震災の経験などから、宮城県内における新型コロナウイルス感染症(COVID-19)の感染制御に多角的な活躍をみせている。ワクチン接種においては、宮城県・仙台市との協力のもとに大規模接種センターを全国でいち早く設置、県内のワクチン接種の加速化を目指す。センター運営の裏側を実務担当者である東北大学ワクチン接種センター石井正副センター長に聞いた。(2021年7月14日インタビュー、計2回連載の1回目)

――まず東北大学がワクチン接種センターを開設した経緯について教えてください。
一般の方へのワクチン接種体制は、地域の実情に応じて、かかりつけ医が行う個別接種と各市区町村が実施する集団接種を組み合わせて実施することと定められています。集団接種の実施主体となることができるのは、自治体もしくは医療施設です。宮城県の場合、仙台市に人口が集中しているため県と市が別々に集団接種を行うより、共同で実施したほうが効率的だろうということで、実施主体を東北大学病院として大規模接種センターを開設するよう県から5月に提案がありました。大学が大規模接種センターを開設したのは全国でも珍しいのではないでしょうか。大阪大学、名古屋大学の方も視察に来られています。

――東北大学病院はすでに重症者の治療や入院調整などCOVID-19対応で多忙を極める中での県からの提案でした。
はい。ただ、これはもう、やるしかないな、との冨永悌二病院長のご判断でした。というのも、冨永病院長は、一人でも多く、一日も早くワクチンを接種することがCOVID-19の制圧につながるという考えでしたから。
宮城県は2021年3月に感染の急拡大を経験しています。人口あたりの新規感染者率が全国でも突出し、病床が逼迫しました。特に東北大学病院は重症患者を受け入れる役割も担っていて、ICUの病床を制限せざるを得ない状況でした。東北の高度医療を担う病院として、通常の診療を止めるわけにはいかないという状況の中で、COVID-19重症患者の治療と両立しなければならなかった。院内からも、これ以上患者に手術を待ってもらうわけにはいかない、という声も聞かれました。ですから、感染が下火となり新規感染者対応の需要が減っている今がワクチン接種を進めるチャンスだと。今こそCOVID-19を根絶やししようという考えは学内のほぼ全員で一致していたと思います。

――具体的にはどのような提案内容だったのでしょうか。
主に医師と薬剤師の確保、そして救護体制の整備です。提案があったのが5月10日、開設が24日でしたので、準備期間はわずか2週間でした。会場や物の手配、予約体制は宮城県と仙台市の担当でしたし、看護師も宮城県看護協会から派遣されると聞いていたので、なんとかなるかな、と。
――予診や接種業務の調整はどのように進めていったのでしょうか。
宮城県と仙台市が準備したレイアウトでは、予診が12ブース、接種が16ブースでした。予診は医師しかできないこと、接種は看護師もできること、統括医師を置くこと、医療スタッフの休憩時間なども考慮して、毎日15人程度の医師を確保することにしました。初めは手探りで、予診:接種を1:2とし、予診8ブース、接種16ブースで開始しました。2、3日様子を見ていると、渋滞が発生して。予診と接種のブースのバランスを調整し、最終的に予診と接種は2:3がちょうど良いことを発見しました。予診10ブース、接種15ブースです。薬剤師に関しては、開設当初から連日10人から12人程度出務する薬剤師のうち当院からは薬剤部にお願いして2人程度派遣し、ワクチン充填にあたっています。

――平日の日中に通常の診療を継続しながら毎日医師15人をどのように確保していったのですか。
冨永病院長と当センター長の張替秀郎副病院長が会議で全診療科に向けて協力を依頼しました。手を挙げてもらったのですが、どの診療科も協力的で十分な人数が集まりました。先程申し上げたように、院内にも今のうちに接種を進めるべきだという気概がありましたから。最終的に33診療科でシフトを組み、継続して確保することができています。
ただこれにはコツがあって、1カ月を第1週から第5週とし、その週の曜日ごとに診療科に枠を割り振ることにしています。例えば第2火曜日は、外科2人、耳鼻科1人、放射線科1人…というように。どうしてこうしたかというと、この枠の決め方は医師の当直や外来、手術と同じスキームなんです。医局側もスムーズに調整することができます。さらに、ワクチン接種を内勤業務に組み込むことで、事務的な手続きの負担を軽減しました。土日も含め、これまでで延べ729人にワクチン接種に協力いただいています(7月14日時点)。
――救護体制について教えてください。
予診と接種を行う医師の他に、統括医師1人を毎日配置しています。統括医師は、全体の業務統括を行うとともに、要救護者やトラブルが発生してもなるべく接種の流れを止めることのないよう、それらに対応します。救急対応に欠かせない救急科に加え、毎日医師を出している耳鼻科、総合外科、血液内科/リウマチ膠原病内科、産婦人科の医師を曜日ごとに割り振りました。
救護ブースは5ブース設置しました。看護師も専属で配置しています。AEDや気管挿管、輸液のセットなどを備えていますが、搬送が必要と判断した場合には、会場から最も近い三次救急施設で、東北大学の関連病院でもある仙台医療センターに搬送することにしています。さらに心強いことに、東北大学病院の救急部から「ショックなどの重篤な場合はうちで診ます」と申し出がありました。重篤な場合にはより医療資機材が整った当院の救急部に運ぶことになり万全の体制をとることができました。これまでに843件の救護対応があり、搬送は13件、そのうち9件は仙台医療センターに受け入れていただいています(7月14日時点)。

【取材・文・撮影=東北大学病院 溝部鈴】