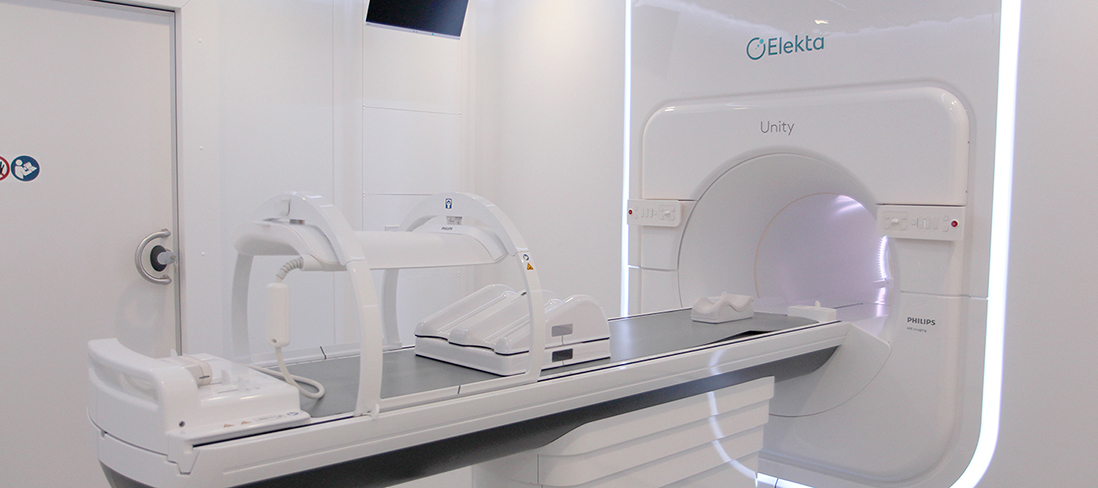
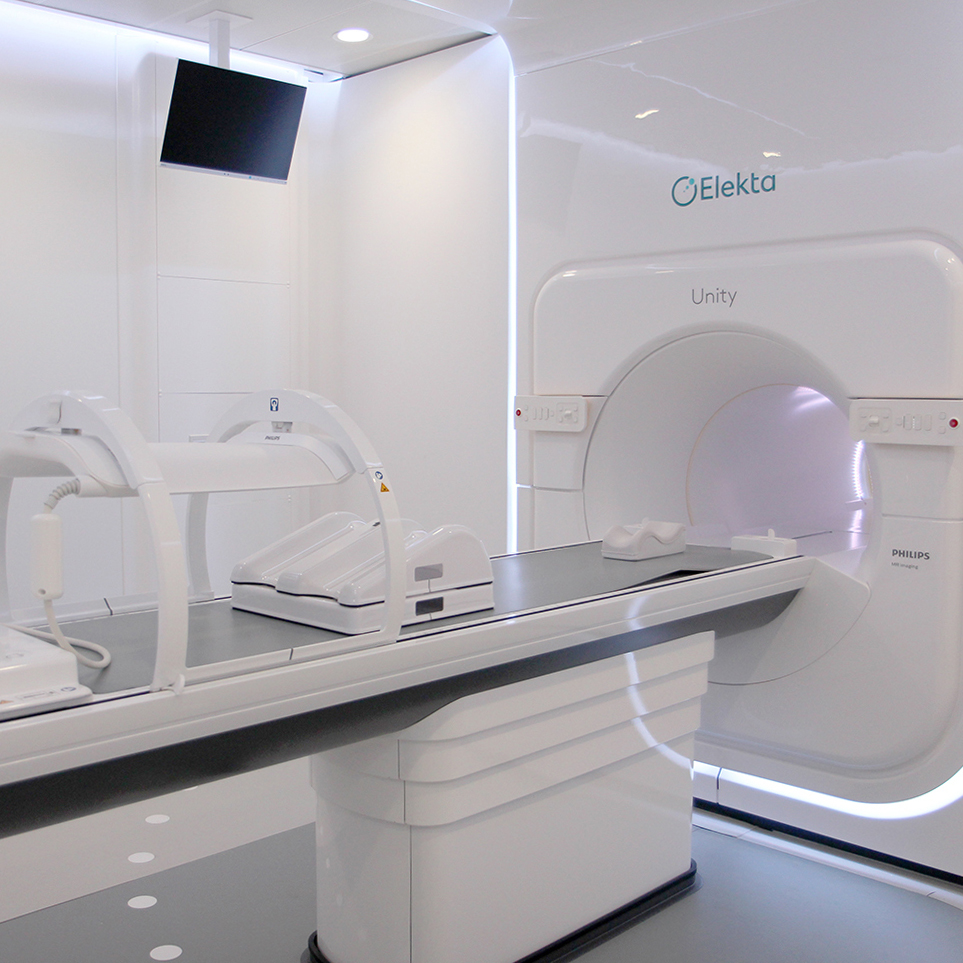
東北初となるMRI 一体型放射線がん治療装置の設置が完了し、11月5日に報道公開されました。より患者さんにやさしい放射線治療のブレークスルーとして期待される本装置について放射線治療科の神宮教授に聞きました。
――まず、がん放射線治療について教えてください。
手術、抗がん剤治療と並ぶがんの3大治療法の一つです。腫瘍に放射線をあてることで、細胞のDNAにダメージを与えてがん細胞を死滅させる治療です。体に傷をつけることなく治療できるというのがメリットです。色々な種類の装置がありますが、一般的には高エネルギーのX線を照射する直線加速器(リニアック)という装置が普及しています。
――今回導入した装置が画期的というのは?
装置そのものに関して言えば、最新のリニアックと画像診断に用いるMRIが一体化している点です。MRIは被曝することなく鮮明に体内を撮影できる装置で、がん治療においてはがんの有無や広がり、他の臓器への転移などを確認する目的で使用しています。後で述べますが、MRIと放射線治療装置を一体化することでこれまでより高精度な治療が可能となります。しかし、MRIは常に磁場を発生しているため、鉄などの磁石に吸い寄せられる性質を持つ金属を近づけることができず、これまではリニアックと一体化することができませんでした。今回導入した放射線治療装置は、特殊な技術によって1.5テスラという強い磁場を持つ高精度のMRIと放射線(X線)が発生するリング状の装置が融合されています。オランダのユトレヒト大学が、スウェーデンのエレクタ社、オランダのフィリップス社と開発した装置で、導入されているのは全世界で26カ所、日本では千葉大学病院に続いて当院が2番目です。
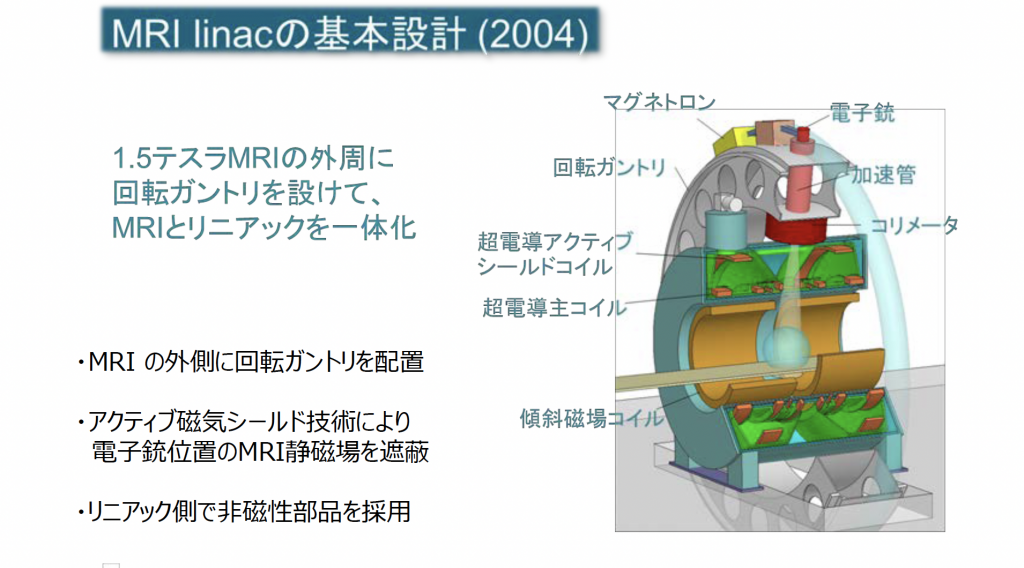
――MRIと放射線治療が一体化することでどのようなメリットがありますか?
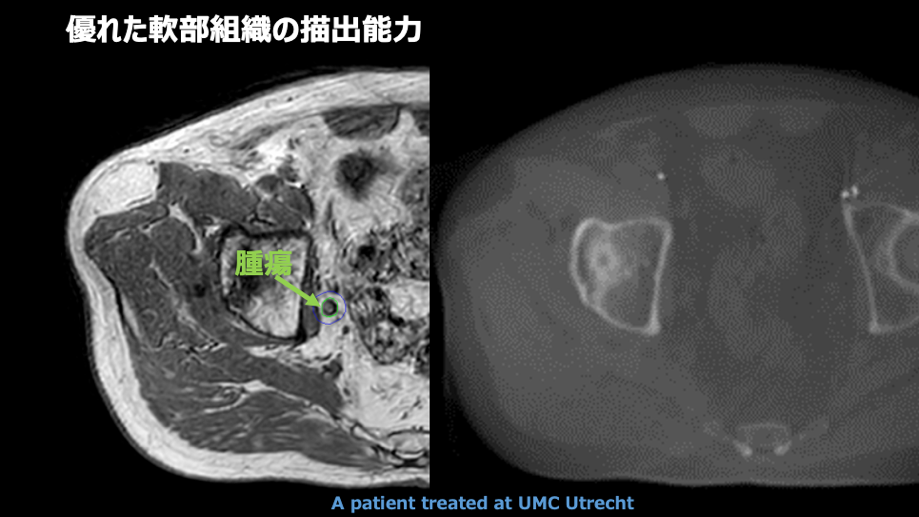
大きく3つあります。一つ目は、軟部組織の抽出能力です。こちらの画像(下図)を見ていただきたいのですが、右側が従来のリニアックに搭載されているコーンビームCT、左が1.5 テスラのMRIで撮った骨盤の中の画像です。右側は消化管、骨、筋肉がぼやっと見えていますが、腫瘍そのものはほとんど見えません。一方、左側のMRIでは腫瘍もその周辺の組織も輪郭をくっきり見ることができます。現在はあらかじめ撮影した右側の画像をもとに、この辺りに腫瘍があるだろうという位置に放射線を照射しています。そのため、照射範囲を広めにとる“のりしろ(マージン)”があり、腫瘍周囲の正常組織の被曝をできるだけ抑えた量の放射線を照射する必要がありました。今回の装置では、左側のMRI画像を得ることができますので、マージンを最小限に抑え、ピンポイントでより強い放射線をあてることが可能となります。
二つ目は、放射線照射中にリアルタイムでMRI画像を取得することができる点です。現在は、治療前にあらかじめ腫瘍の中あるいはそばに金属マーカーを入れておき、X線透視にて腫瘍の動きを確認していました。もしくは動く範囲を予想して大きめのマージンを設定していました。今回の装置では、放射線照射中に0.2秒遅れでMRI画像で体内を描出できるため、金属マーカーを体内に入れる必要がなく、かつ呼吸などによる腫瘍の動きに合わせたより精度の高い照射が可能となります。
三つ目は、この装置を導入するに至った最大の理由ですが、現在の放射線治療では、照射が本当に腫瘍に効いているのかを判断することが難しいという大きな課題があります。今回の装置ではfunctional MRIという機能で、腫瘍の質を画像化することができます。例えば、放射線は酸素濃度が低い組織に効きにくいという特徴があるのですが、そのような低酸素領域を画像で判別して、そこを狙ってより強い放射線を当てるというような治療が可能となるわけです。また腫瘍密度が高い部位を描出するADC画像を撮像することでどこに腫瘍細胞が多く残っているか、あるいはその効果が描出できます。同様に腫瘍細胞が多く残っている部位へ強い放射線をあてることも可能となり、これまで以上に抗腫瘍効果が期待できます。
以上により、治療中にMRIで明瞭な画像を撮影することで、より正確にピンポイントで強い放射線を照射することが可能となり、治療効果の向上が期待されます。
――どんな疾患に使用予定ですか?
あらゆるがんに適応はありますが、あまり大きな腫瘍では照射できない場合があります。当院ではまず前立腺がん、膵臓がん、腎臓がん、肝臓がん、脳腫瘍、少数の骨転移やリンパ節転移から始めていきたいと思っています。
――患者さんの負担という点ではどのようなメリットがありますか?
例えば、前立腺がんは放射線治療が比較的よく効くがんですが、今回の装置で照射の範囲を絞ることでより強い放射線を当てることができるようになるので、これまで1日1回、40回の照射が必要だった治療が、5回で終了する予定です。前立腺がんは働き盛りの男性にも多いがんですので、通院しながら1日おきに2週間ほど通っていただければ、がん治療が完了という方も出てくると思います。その他、最近は転移が出てきた状況でも積極的に高精度な放射線治療を行うことで生命予後が延長するということが報告されており、骨転移やリンパ節転移などにも短期間の治療を行っていくつもりです。
――治療を検討したい場合はどのようにすれば良いですか?
今後、磁場の調整や技術的な研修を行い、治療開始は来年の2月頃を予定します。ご関心のある方は主治医または当院放射線治療科外来までお問合せください。
――公的保険が適応されますか?
この装置による治療は公的保険が適応されます。治療内容や照射回数によって患者さんが負担する金額は異なります。例えば前述の前立腺がんの短期間の治療であれば3割負担の方で20万円程度のご負担となります(2021年時点)。